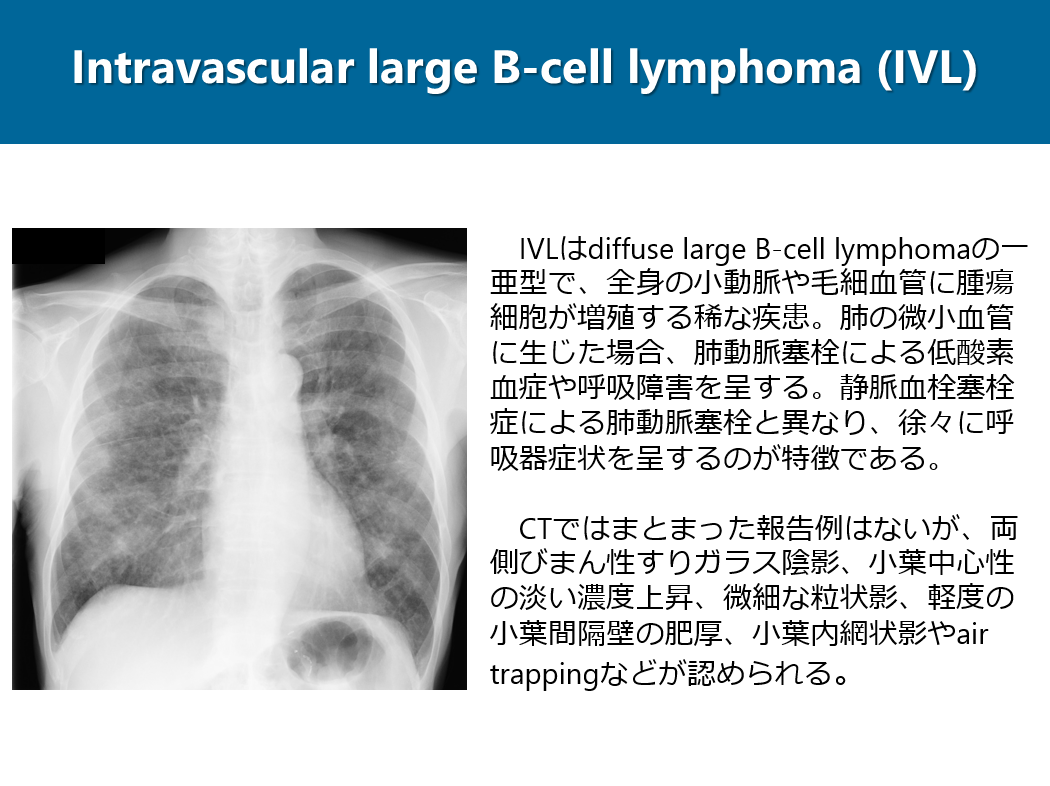
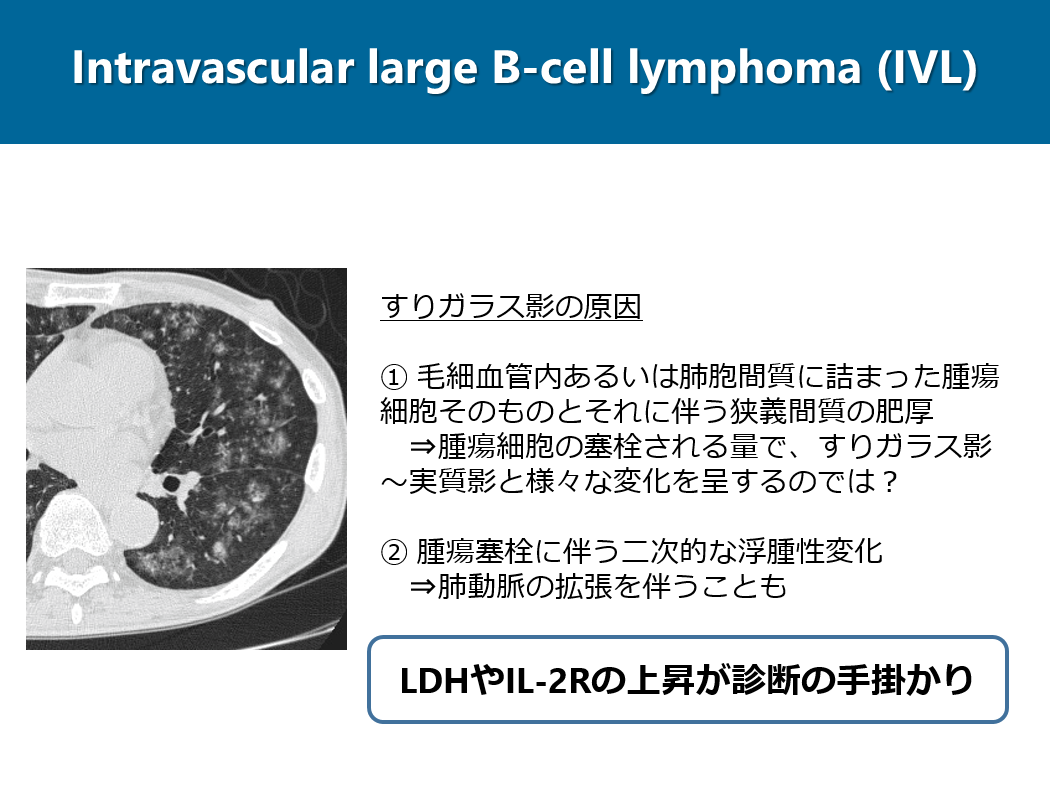
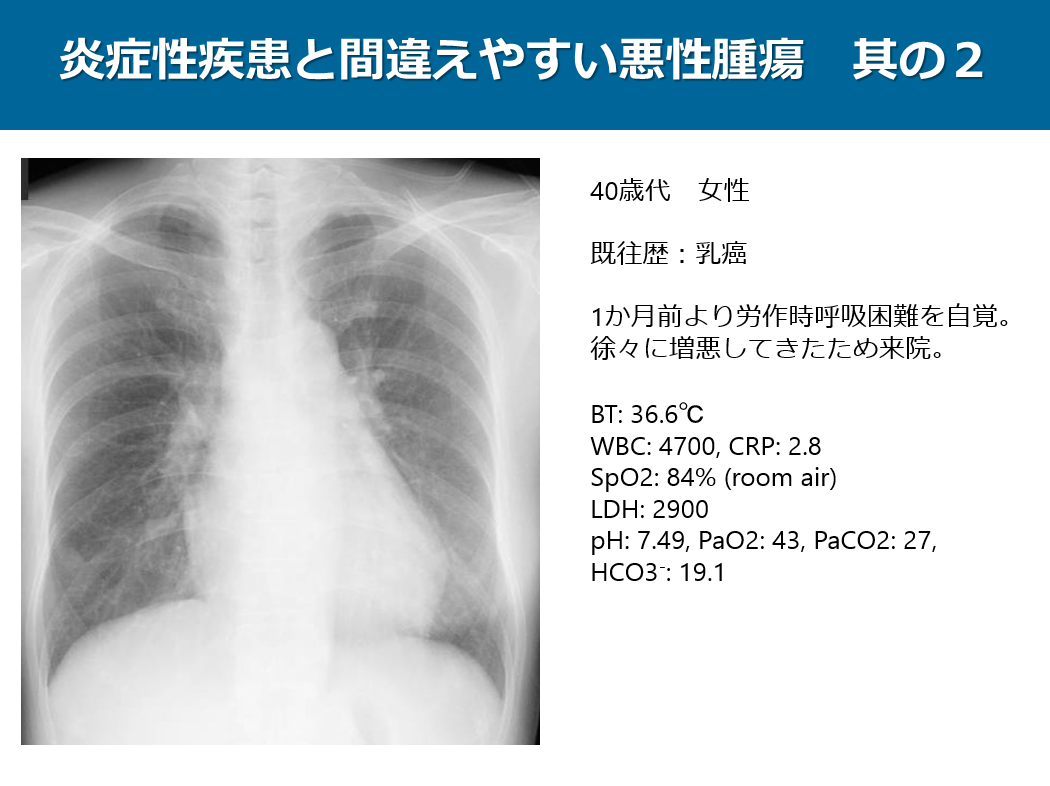
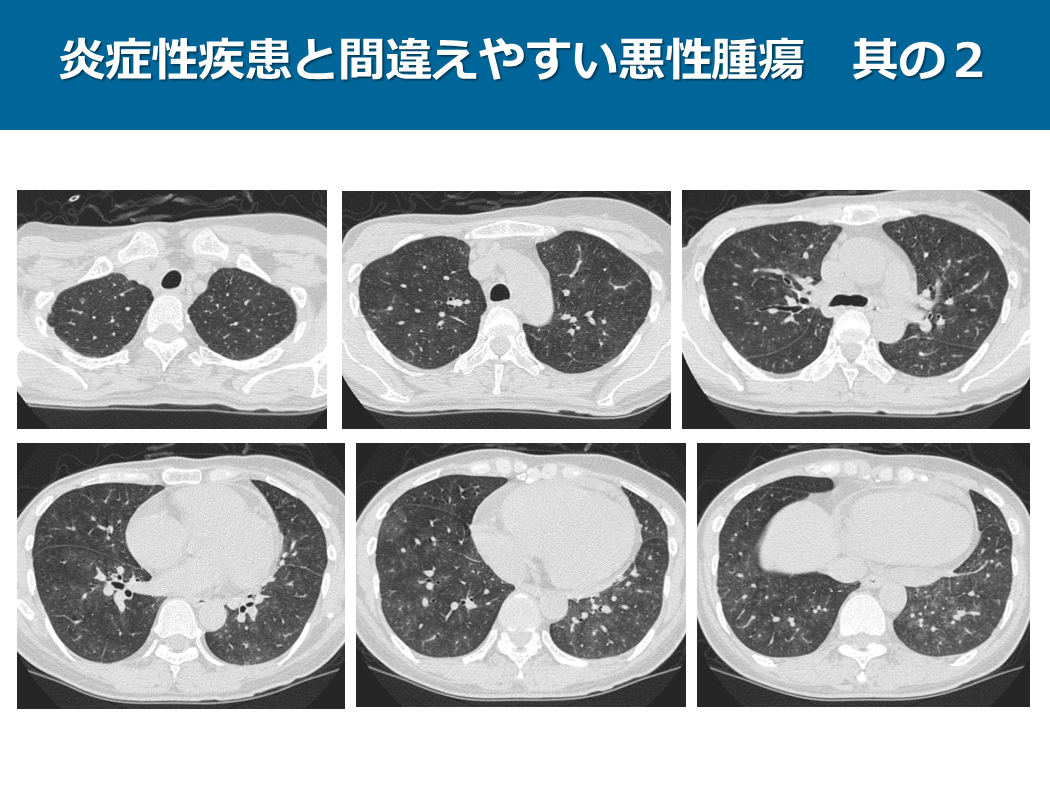
谷本 大吾(川崎医科大学放射線画像診断学))





私なりに炎症性疾患における胸部単純X線写真の役割について5つほど項目を挙げてみました。
病変範囲の把握、治療効果判定、随伴所見の把握、感染症と非感染症の鑑別、起炎菌の同定です。下2つに関しては後でも述べますが、基本的に単純写真では難しいと思います。
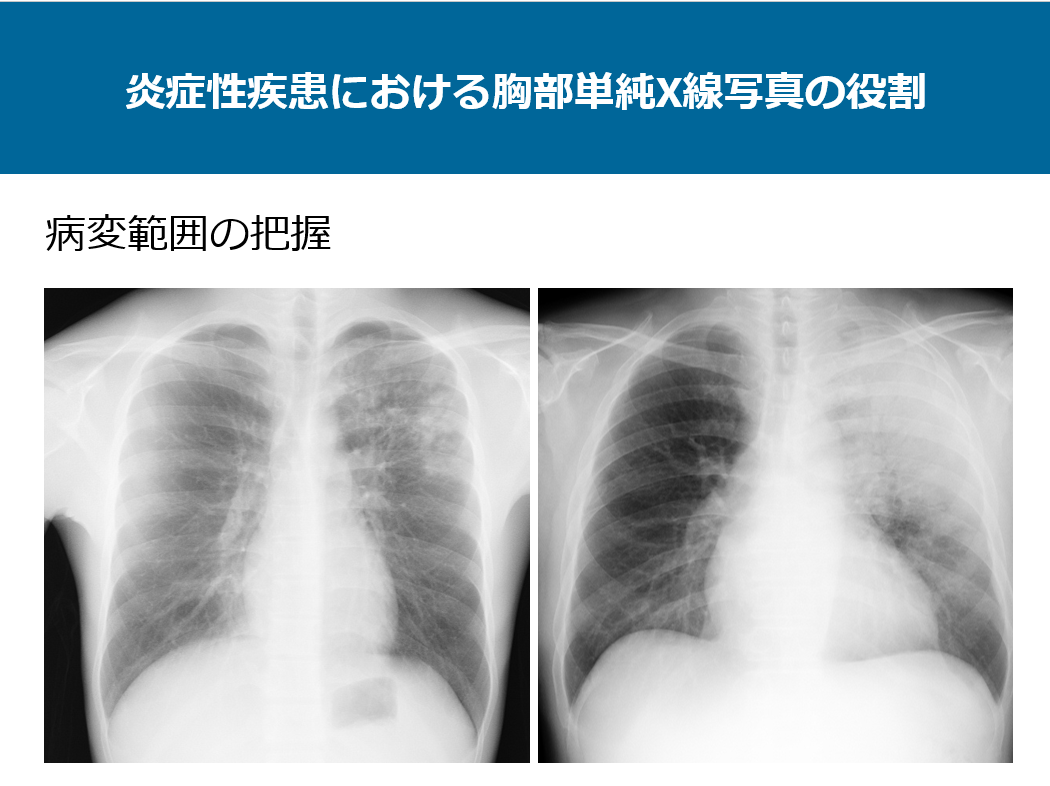
左側の写真は左上中肺野に区域性のコンソリデーションや結節が認められ、気管支肺炎パターンの画像です。右側の写真は左上中肺野に広範なコンソリデーションが非区域性に広がっており、大葉性肺炎パターンの画像です。1枚の単純写真で病変の存在、分布や範囲などが即座に把握できます。
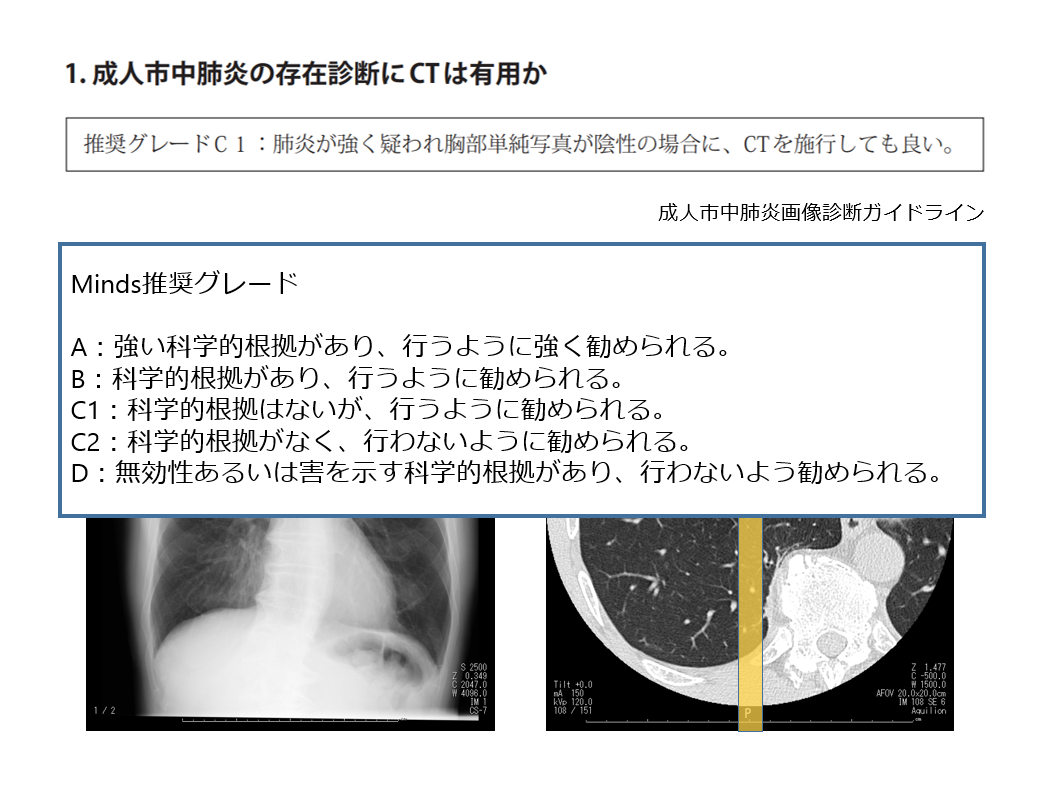
成人市中肺炎画像診断ガイドラインでは単純写真についての記載はありませんが、CTについての項目があります。
成人市中肺炎の存在診断にCTは有用か?に関して、推奨グレードC1:肺炎が強く疑われ胸部単純写真が陰性の場合に、CTを施行しても良いと記載があります。
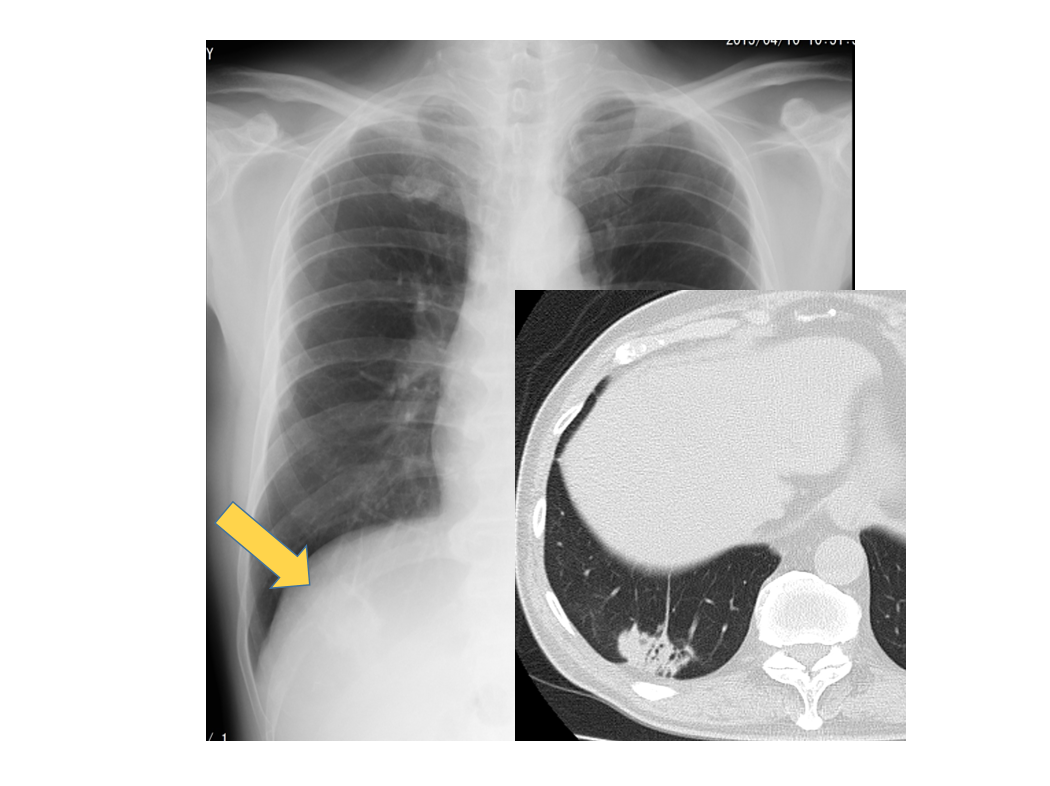
スライドの写真は私どもの施設の症例ですが、右下肺野内側にすりガラス影が認められます。画像診断に熟練した先生には簡単な単純写真かもしれませんが、血管影と重なって存在診断が難しい症例かと思います。CTでは中葉に区域性のコンソリデーションやすりガラス影が認められ、細菌性肺炎であった方の症例です。こういった単純写真のみで評価が難しい場合、CTが有用になることがあります。
後で単純写真の欠点のところで述べますが、単純写真においてコンソリデーションとすりガラス影の区別は難しくて、CTでコンソリデーションと描出されるものでも単純写真ではすりガラス影として描出されることも多いです。その理由はご存知のように後ろから前にX線を照射すると病変以外の正常な肺組織の重なりによって単純写真ですりガラスとして描出されるというものです。
推奨グレードはA~DまでありましてAに行くほど強く勧めるというもので、今回のC1というのは科学的根拠がないが、行うように勧められるというものです。

次に治療効果判定です。
肺炎の経過観察では単純写真を用いたf/uが簡便かつ有用で、治療開始時や終了時の指標としても使えます。当然のことですが、CTで経過観察を行うと無駄な医療被曝が増えるだけでなく、医療経済的にも好ましくありません。
成人市中肺炎画像診断ガイドラインによると、成人市中肺炎の経過観察に胸部単純写真、CTは有用か?について、単純写真は推奨グレードC1:合併症が疑われた場合や治療抵抗性の場合、あるいは寛解期のベースライン画像を得る際に必要となるが、後者の施行時期は症例により異なる。とあり、胸部CTに関しては推奨グレードC2:CTは重篤な合併症が疑われた場合、治療抵抗性の場合、およびCTによってのみ検出された病変の経過観察に限って、その使用が考慮されても良いとあり、基本的には単純写真を用いて評価を行うと考えてよいと思いますし、皆さんの施設でもそのようにされている施設が多いと思います。
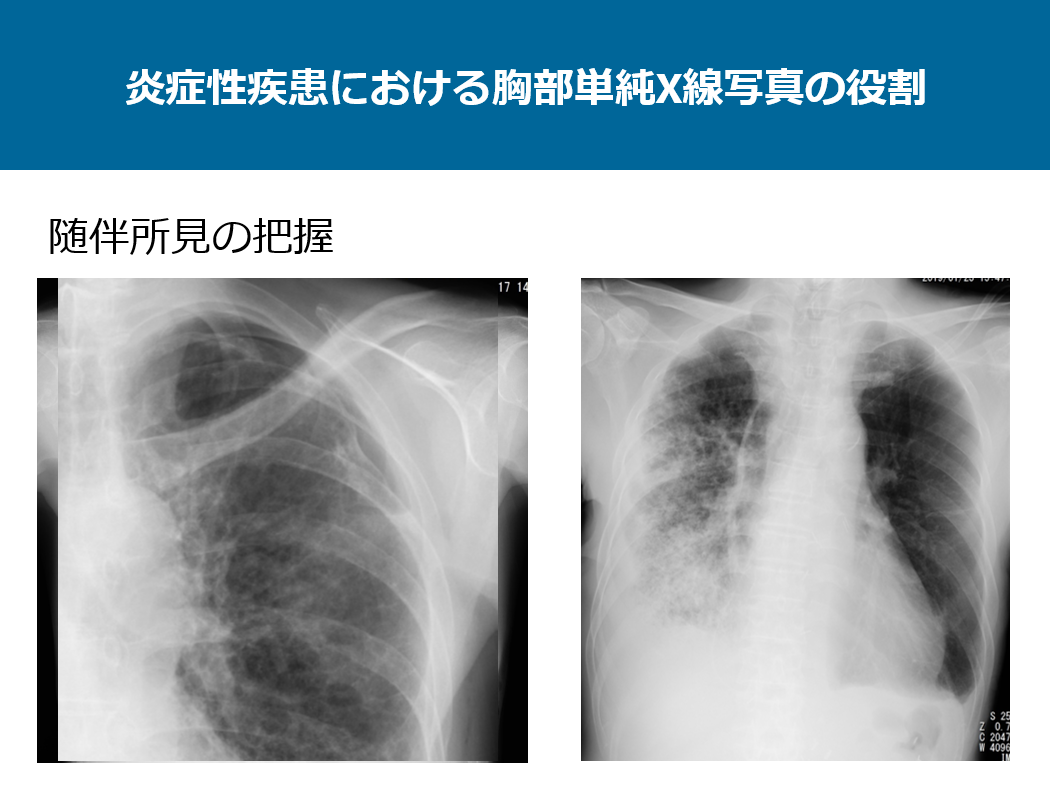
次は随伴所見の把握です。
元々存在していたかどうかは1枚の単純写真では評価ができませんが、随伴した気胸、胸水は単純写真で分かります。気胸、胸水は単純写真のみで診断できる数少ない疾患です。空洞に関しては後に述べますが、単純写真での評価が難しいと思います。
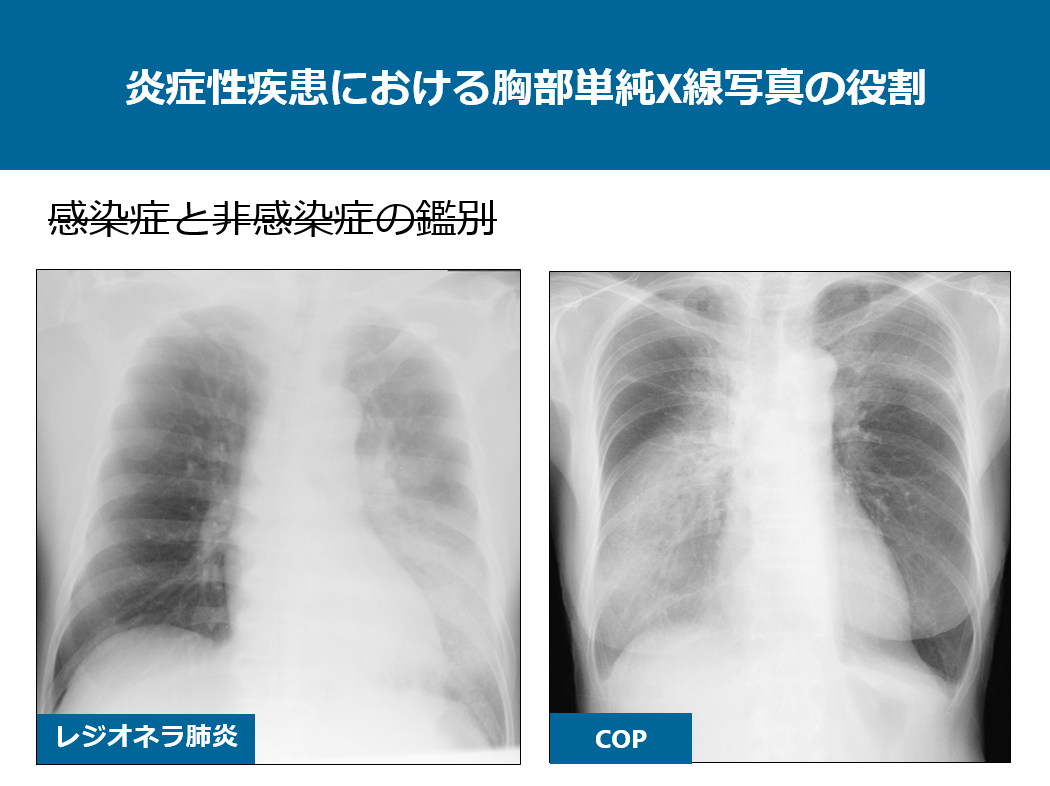
次に感染症と非感染症に鑑別についてです。
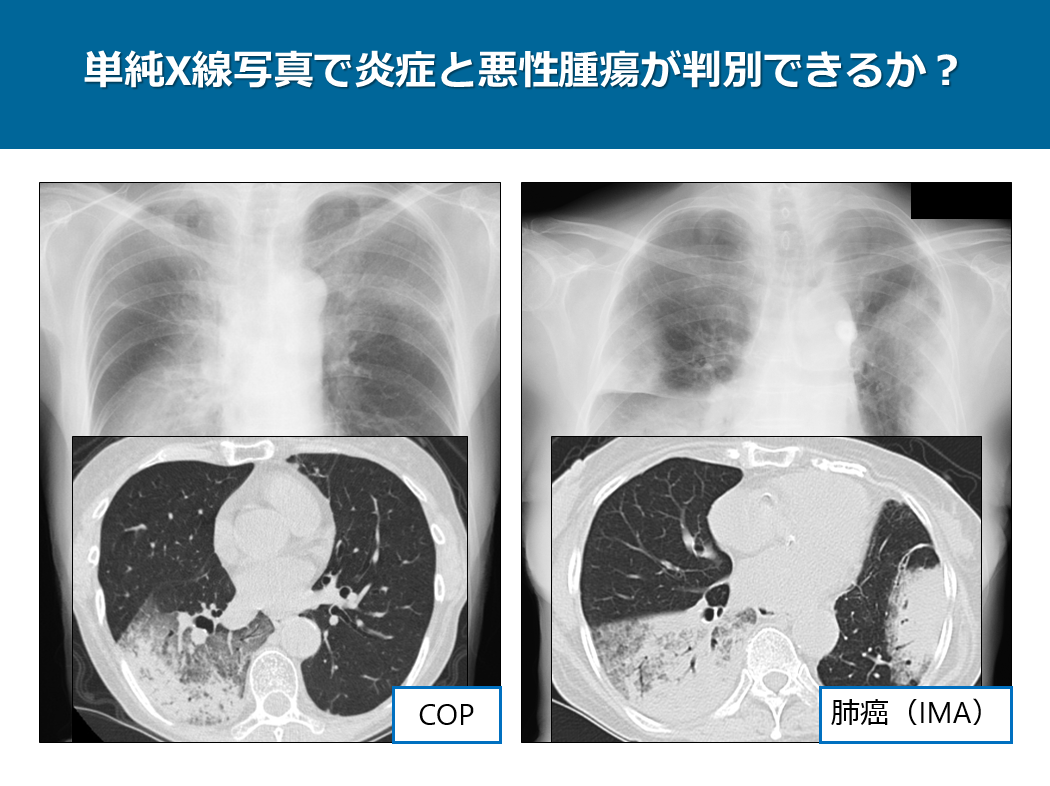
皆さんから向かって左側の画像はレジオネラ肺炎の症例で、右側の症例はCOPの症例です。いずれも非区域性のコンソリデーションを呈しており単純写真だけでは判別できません。もちろん臨床所見は全く異なるので、両者の鑑別には臨床所見が必須です。
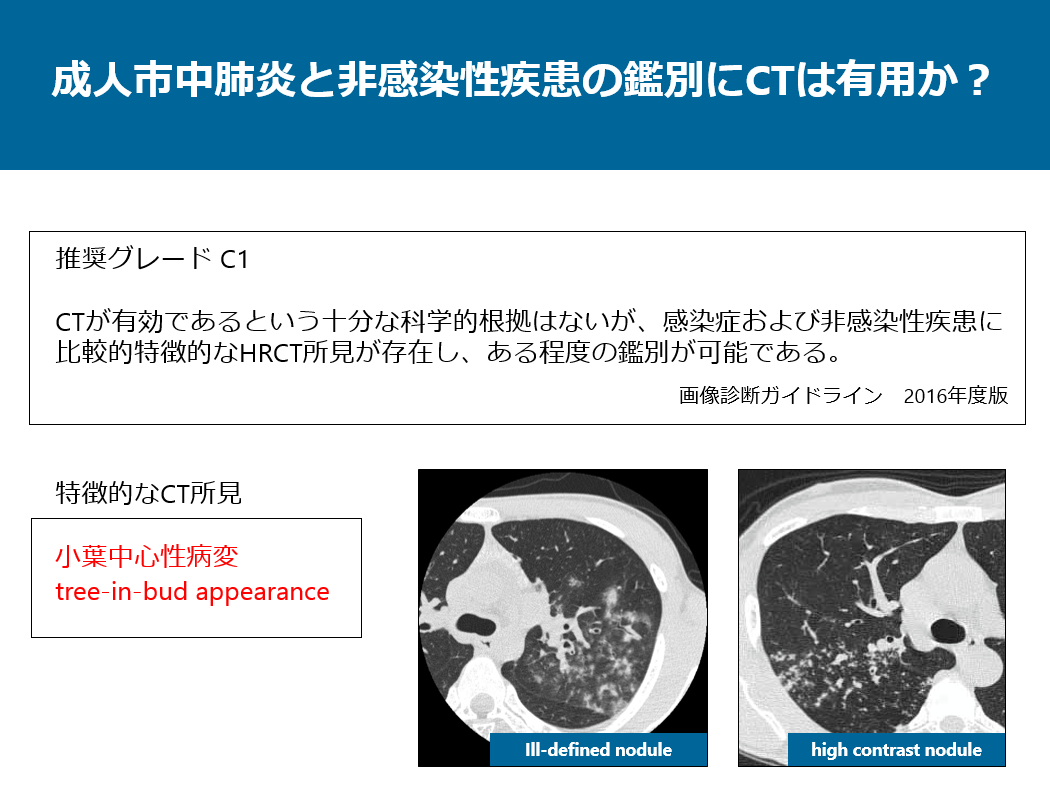
単純写真の記載ではありませんが、2016年度版の画像診断ガイドラインに成人市中肺炎と非感染症の鑑別にCTは有用か?に関して、推奨グレードC1:CTが有効であるという十分な科学的証拠はないが、感染症および非感染性疾患に比較的に特徴的なHRCT所見が存在し、ある程度の鑑別が可能である。とされています。特徴的なCT所見は小葉中心性病変やtree-in-bud appearanceがこれに相当します。皆さんから向かって左側の症例はマイコプラズマ肺炎の症例ですが、境界不明瞭な小葉中心性結節が認められます。右側の症例は結核の症例ですが、境界明瞭な小葉中心性結節が認められ、tree-in-bud appearanceを呈しています。抗酸菌の小葉中心性結節はこのようなhigh contrast noduleを呈するのが特徴で、肉芽腫性疾患を反映した画像所見と思われます。
次に起炎菌の同定に関してですが、単純写真では基本的に無理だと思います。
大葉性肺炎パターンの場合、ある程度の推測は可能ですが、診断には喀痰検査や尿中抗原などの細菌学的検査が必須です。
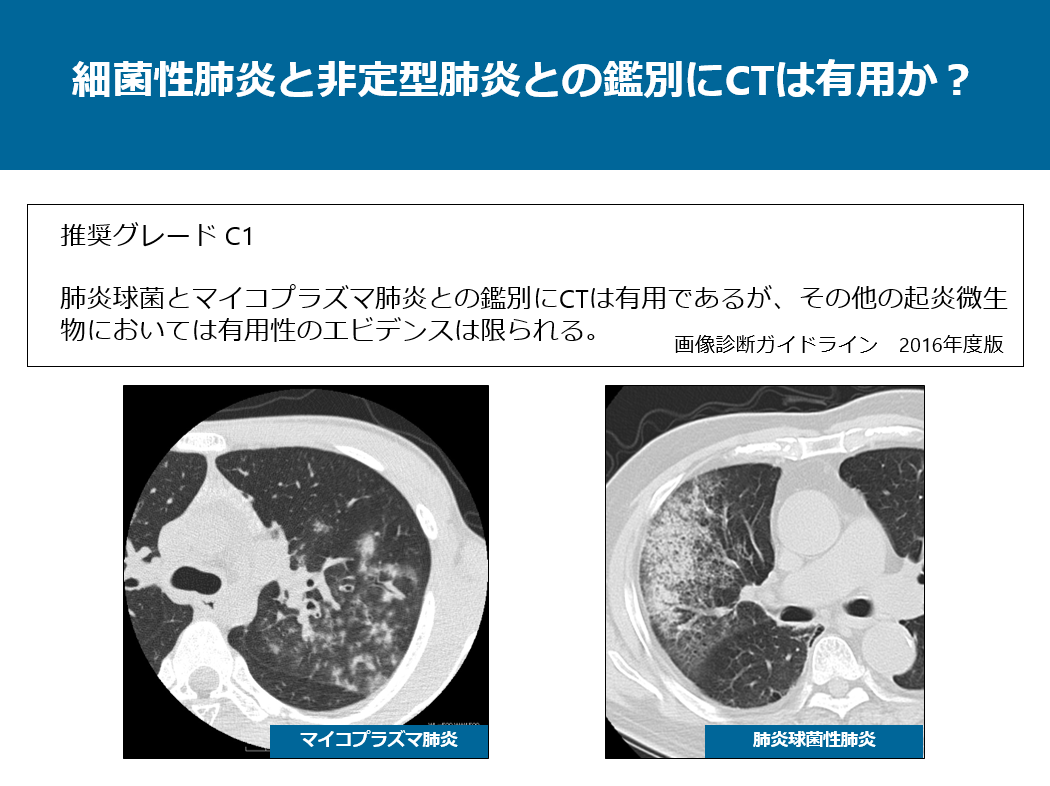
画像診断学ガイドラインに細菌性肺炎と非定型肺炎との鑑別にCTは有用か?に関して推奨グレードC1:肺炎球菌とマイコプラズマ肺炎との鑑別にCTは有用であるが、その他の起炎微生物においては有用性のエビデンスは限られる。とあります。典型的な画像所見は異なりますが、非典型例や感染初期の画像は必ずしも鑑別ができるとは言い難いですし、両者は混合感染を呈することもありますので、一概には一問一答で鑑別できるものではないと思います。両者の画像所見の詳細に関しては後で説明します。

ここまで単純写真の利点ばかり述べてきましたが、欠点もたくさんあります。
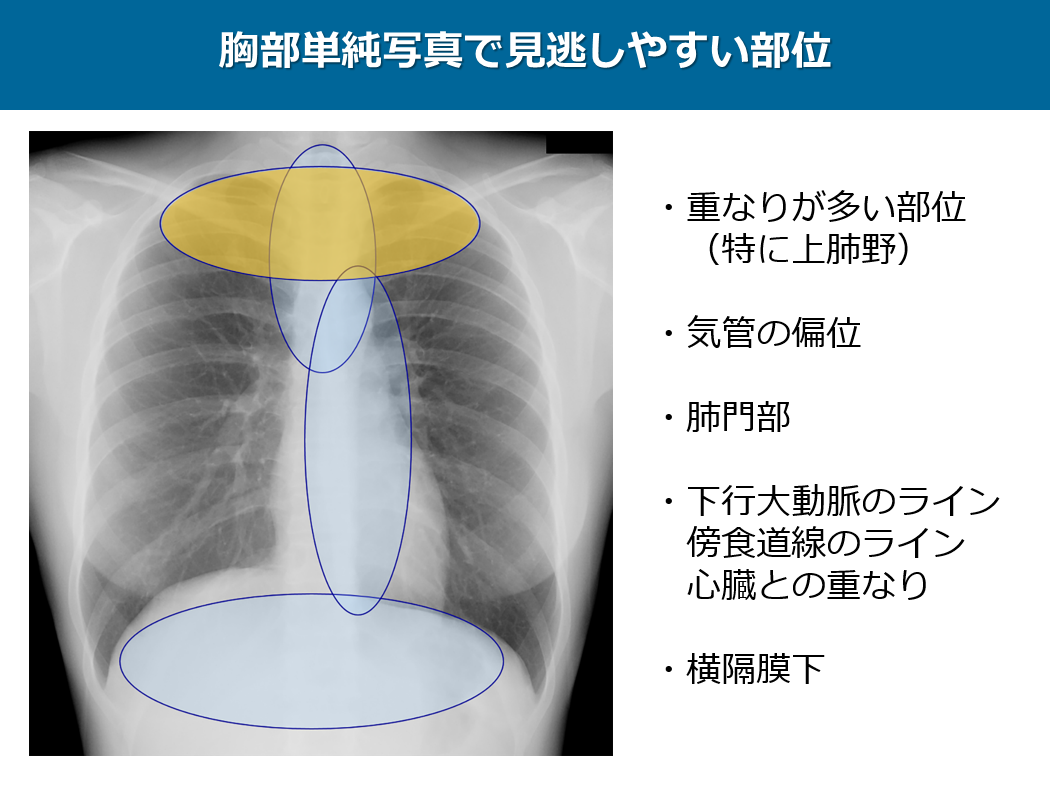
まず、偽陰性、疑陽性が多く、読影経験で差が出ます。
次にCTだとコンソリデーションに描出されている病変も単純写真だとすりガラス影として描出されることがあります。これは先ほど説明いたしました通りです。
空洞病変の検出も難しく、結核患者さんでよく見る小病変の空洞の評価はCTでないと難しいことが多いです。
また、粟粒結核のような微小粒状影の描出が不良で前回画像との比較が必要となってくる場合が多いです。

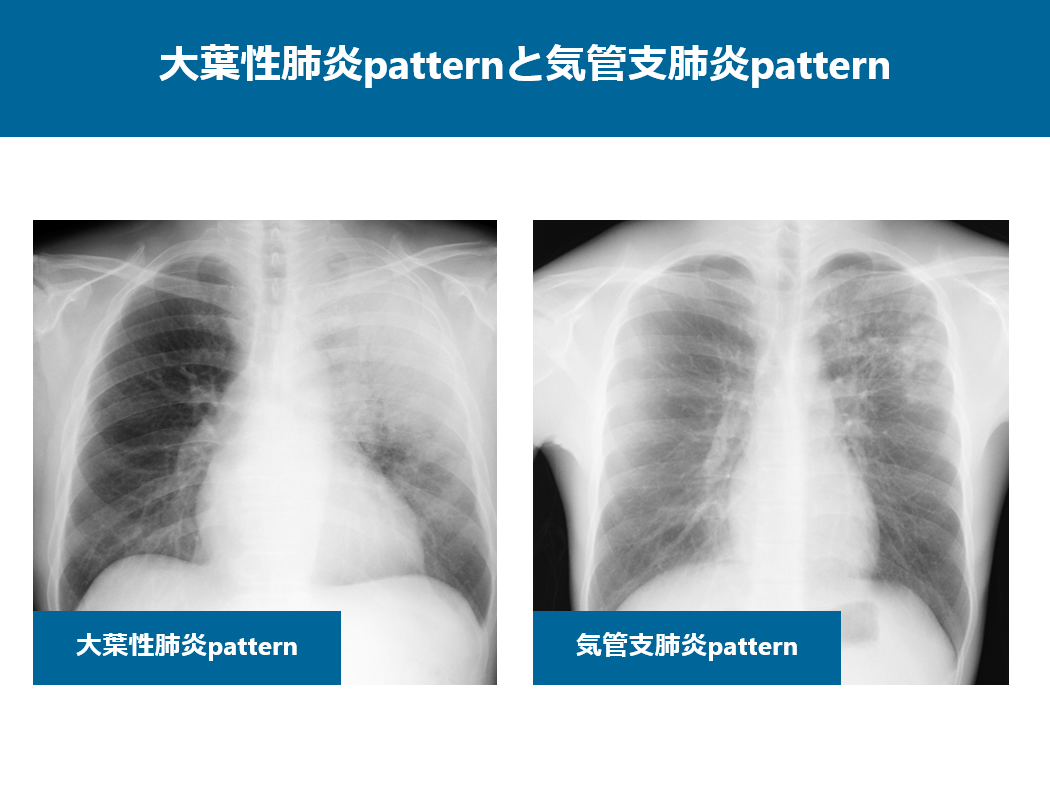
細菌性肺炎は基本的に大葉性肺炎と気管支肺炎の画像パターンに分かれます。
皆さんから向かって左側の症例は大葉性肺炎パターンの画像で、右側は気管支肺炎パターンの画像です。
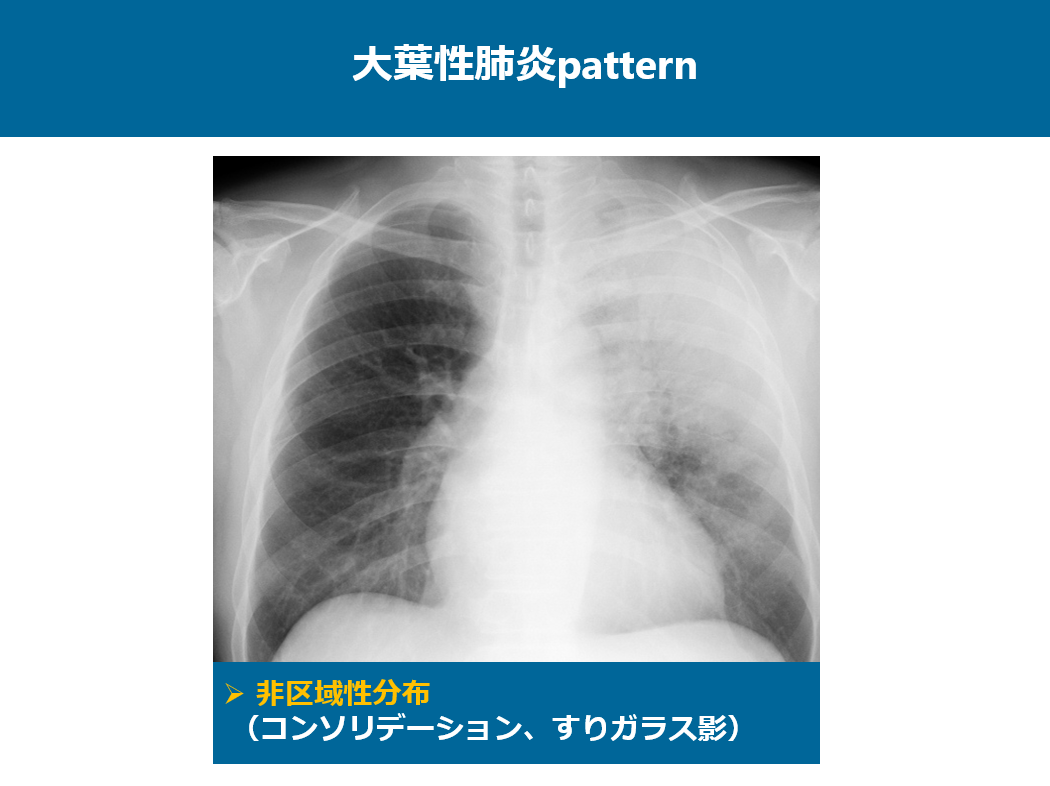
まず、大葉性肺炎パターンの単純写真から見ていきましょう。
大葉性肺炎の画像所見は非区域性分布が特徴で、広範なコンソリデーションとすりガラス影が特徴です。
この症例では左上中肺野に非区域性のコンソリデーションやすりガラス影が認められます。
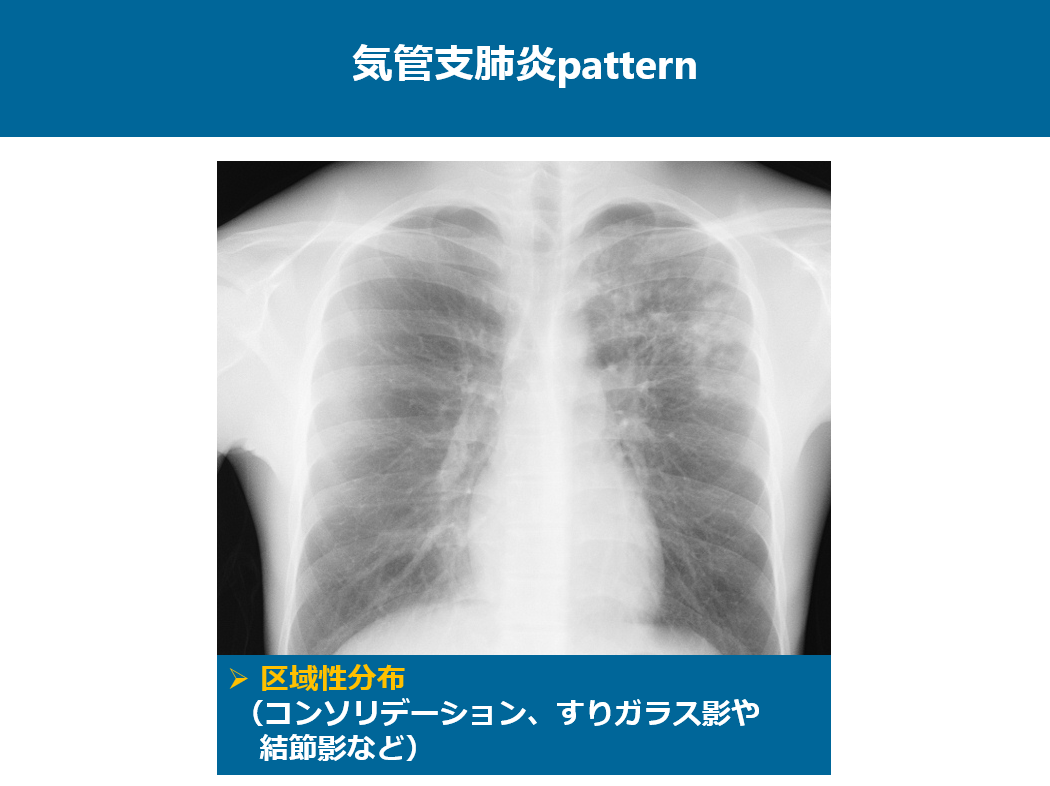
一方気管支肺炎パターンの画像所見は区域性の画像所見を呈するものを指します。
この症例は左上中肺野に区域性のコンソリデーション、すりガラス影、結節影が認められます。
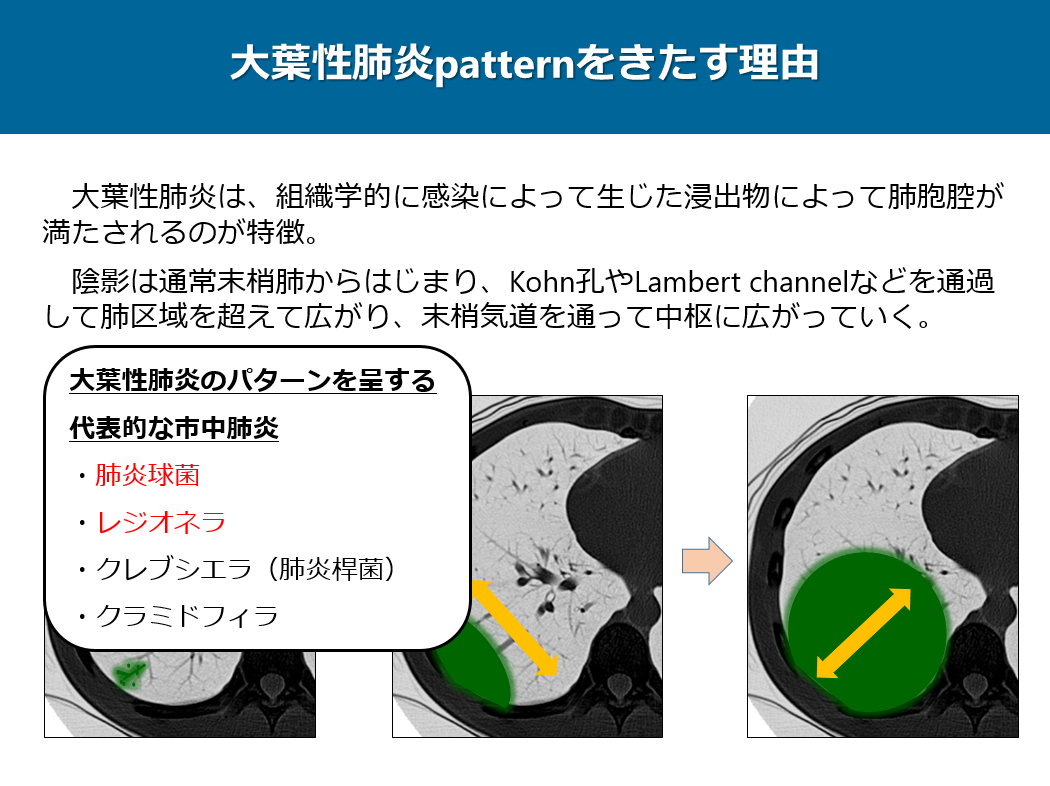
大葉性肺炎は、組織学的に感染によって生じた浸出物によって肺胞腔が満たされるのが特徴で、陰影は通常末梢肺からはじまり、Kohn孔やLambert channelなどを通過して肺区域を超えて広がり、末梢気道を通って中枢に広がっていきます。
具体的には図のように感染初期は細菌性肺炎の画像所見ですが、炎症はKohn孔やLambert channelを通って横に広がり、その後、非区域性の所見を呈します。
大葉性肺炎のパターンを呈する代表的な市中肺炎として、肺炎球菌、レジオネラ、クレブシエラやクラミドフィラがありますが、肺炎球菌とレジオネラは尿中抗原で診断することができる数少ない市中肺炎です。
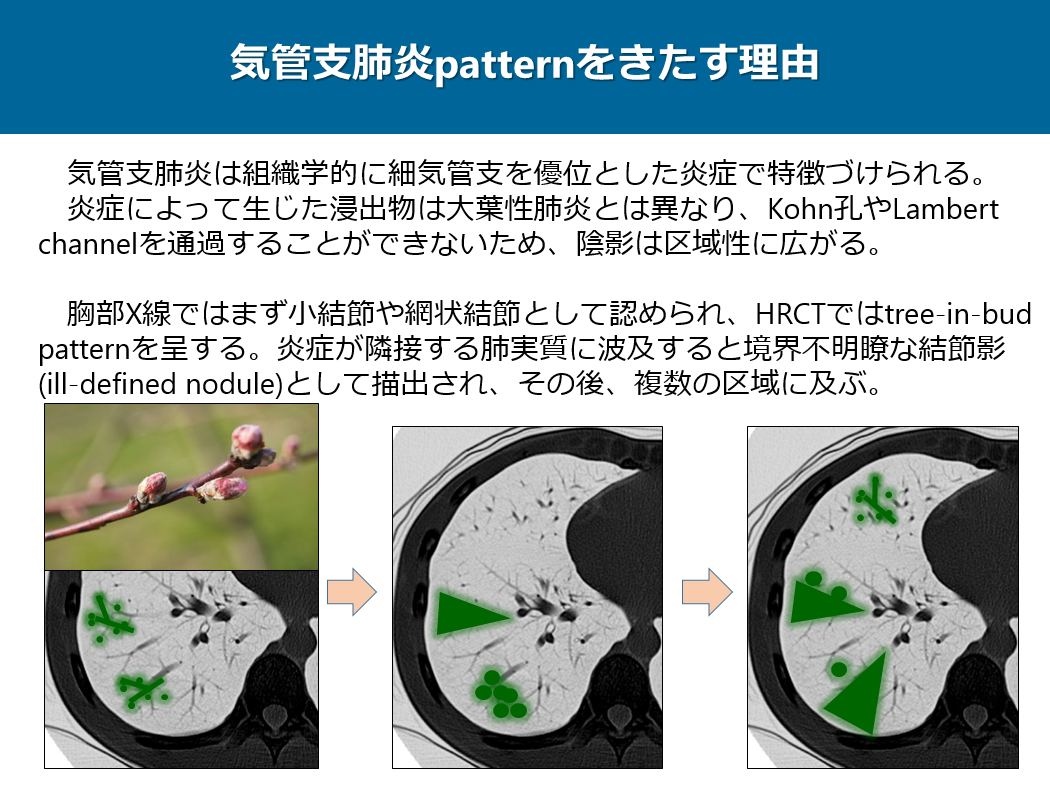
気管支肺炎は組織学的に細気管支を優位とした炎症で特徴づけられます。炎症によって生じた浸出物は大葉性肺炎とは異なり、Kohn孔やLambert channelを通過することができないため、陰影は区域性に広がります。
胸部X線ではまず小結節や網状結節として認められ、HRCTではtree-in-bud patternを呈します。炎症が隣接する肺実質に波及すると境界不明瞭な結節影(ill-defined nodule)として描出され、その後、図のように複数の区域に及でいきます。先ほど説明した4つの病原菌以外は基本的に気管支肺炎パターンの画像所見を呈してきます。
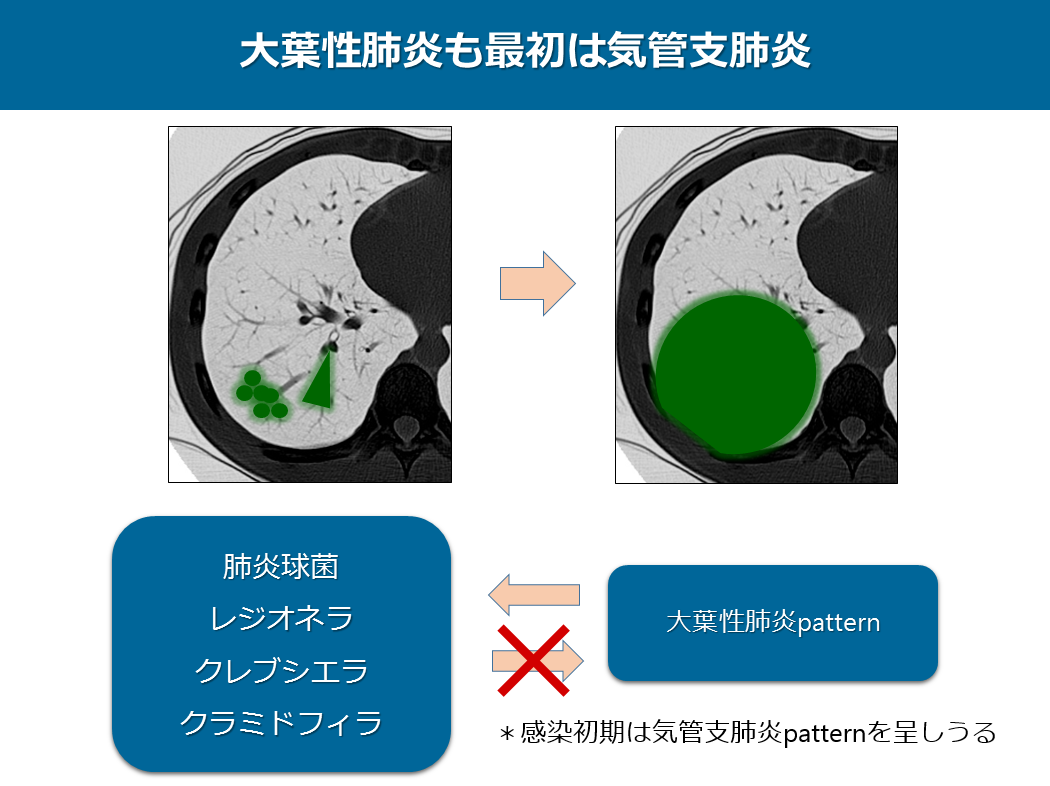
もうひとつご理解していただきたいことがあります。
それは大葉性肺炎も感染初期は気管支肺炎patternの画像所見し、最初から大葉性肺炎のpatternではないということです。つまりさきほどご説明したように大葉性肺炎patternの市中肺炎は肺炎球菌、レジオネラ、クレブシエラ、クラミドフィラを考えますが、これら原因菌は必ずしも大葉性肺炎patternを呈するわけではありません。特に尿中肺炎球菌抗原の普及に伴い肺炎球菌性肺炎はむしろ気管支肺炎patternとして検出されることが多くなりました。

それでは肺炎球菌性肺炎から説明させていただきたいと思います。
肺炎球菌性肺炎は市中肺炎の王様と言われており、市中肺炎の中で最も頻度の高い肺炎です。
尿中肺炎球菌抗原が診断に有用で、感度、特異度とも非常に高くなっています。
危険因子として、高齢者、慢性心疾患、COPDなどがありますが、健常人にも感染するのが特徴です。
画像所見は大葉性肺炎パターンのコンソリデーションで、感染初期は気管支肺炎パターンを呈することもあります。
文献的に気管支壁肥厚や小葉中心性粒状影の頻度は低いと言われており、膿瘍、空洞、pneumatoceleのような合併症はまれです。合併症を呈した場合、混合感染の可能性を考慮することも必要となっています。
それでは実際の症例を見ていきましょう。
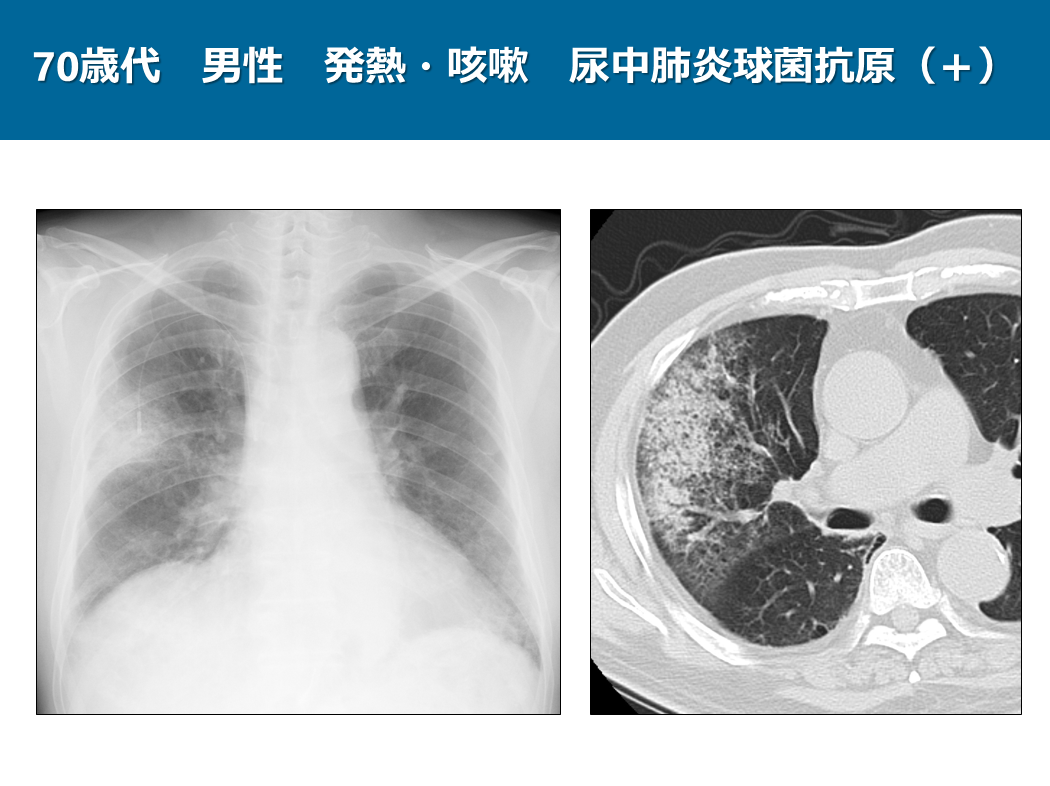
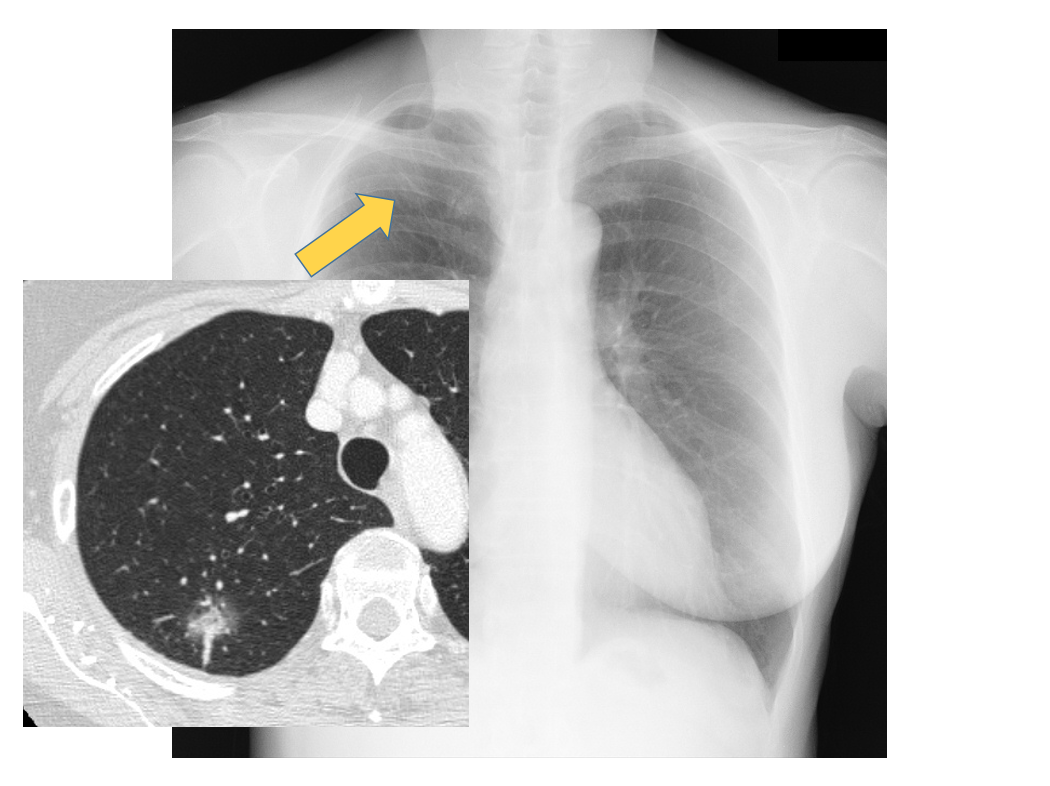
70歳代の男性で、発熱、咳嗽で受診された患者さんです。尿中肺炎球菌抗原が陽性で肺炎球菌性肺炎と診断されました。
単純写真では右中肺野に非区域性のコンソリデーションやすりガラス影が認められ、大葉性肺炎パターンの所見を呈しています。
CTでは背景の肺気腫で少し陰影が修飾されていますが、単純写真と同様非区域性のコンソリデーションやすりガラス影を呈しています。
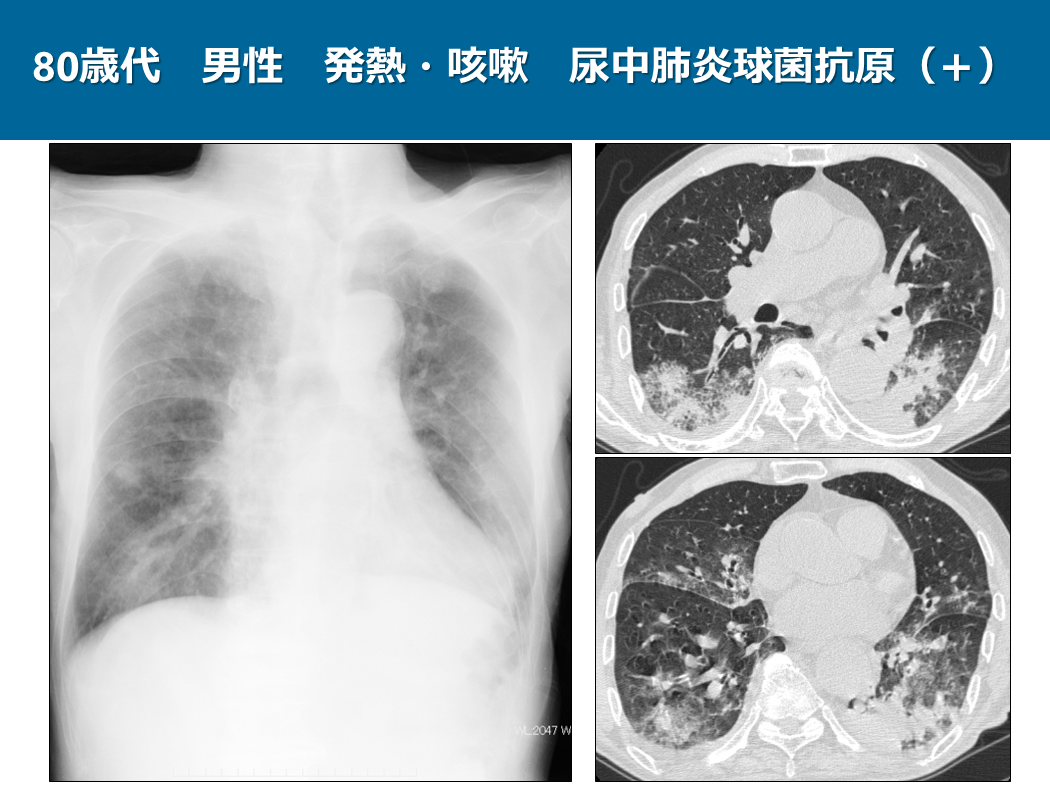
この症例は80歳代、男性で発熱、咳嗽を主訴に来られた方です。尿中肺炎球菌抗原が陽性で肺炎球菌性肺炎と診断されました。
単純写真では両肺に区域性のコンソリデーションやすりガラス影が認められ、気管支肺炎パターンの所見です。
CTでは単純写真と同様に両肺にすりガラス影やコンソリデーションが認められますが、右下葉背側では区域性のコンソリデーションの周囲にすりガラス影が広がっており、まさに非区域性の大葉性肺炎パターンになりかけているのが分かると思います。
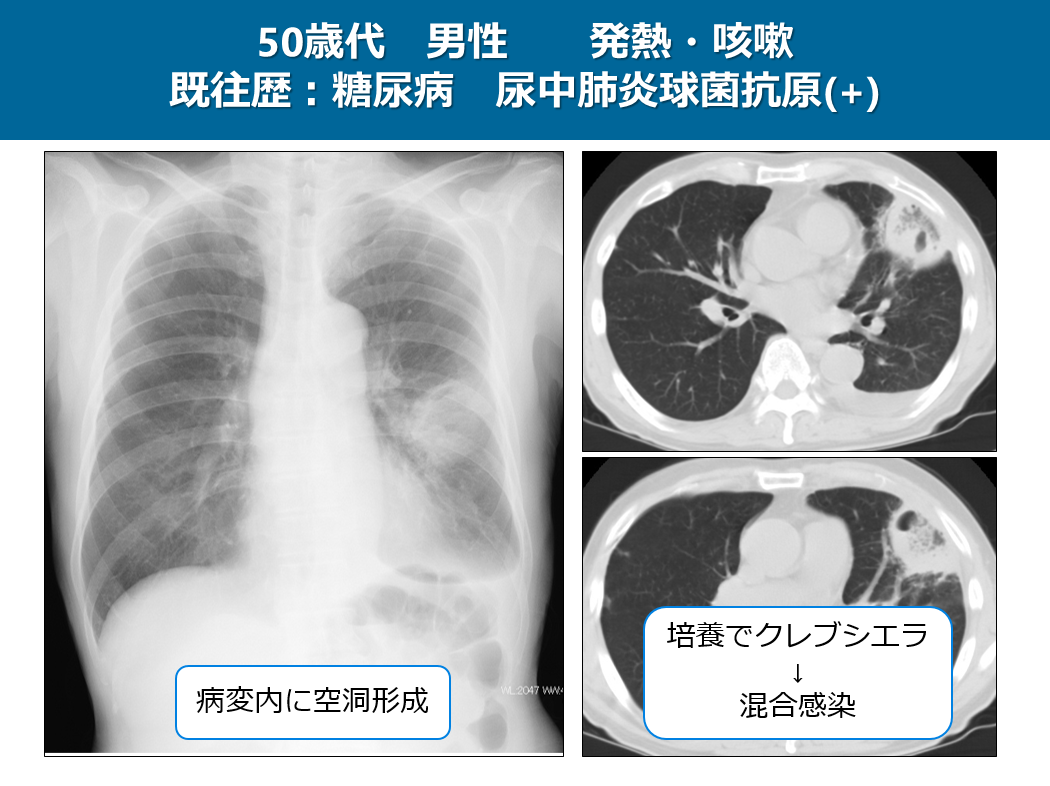
この症例は50歳代の男性で発熱、咳嗽を主訴に来院された方で、既往歴に糖尿病があります。尿中肺炎球菌抗原で肺炎球菌性肺炎と診断されましたが、単純写真やCTで空洞が認められます。この患者さんは喀痰培養からクレブシエラが検出され、肺炎球菌との混合感染と診断されました。このように尿中抗原が陽性でも非典型的な画像所見を呈した場合、混合感染を考えることも大切です。

次にレジオネラ肺炎です。
市中肺炎のなかでは比較的稀な肺炎です。入浴施設の既往が重要で、臨床所見に錯乱といった神経症状や下痢を生じることもあります。尿中レジオネラ抗原の感度、特異度は高く、臨床的に非常に重要です。危険因子として高齢者、COPDや悪性疾患の患者さんが知られています。
画像所見はコンソリデーションやすりガラス影が混在した大葉性肺炎パターンで、陰影は急速に増大します。文献的には非区域性のすりガラス影の中に区域性、亜区域性のコンソリデーションが混在すると言われています。
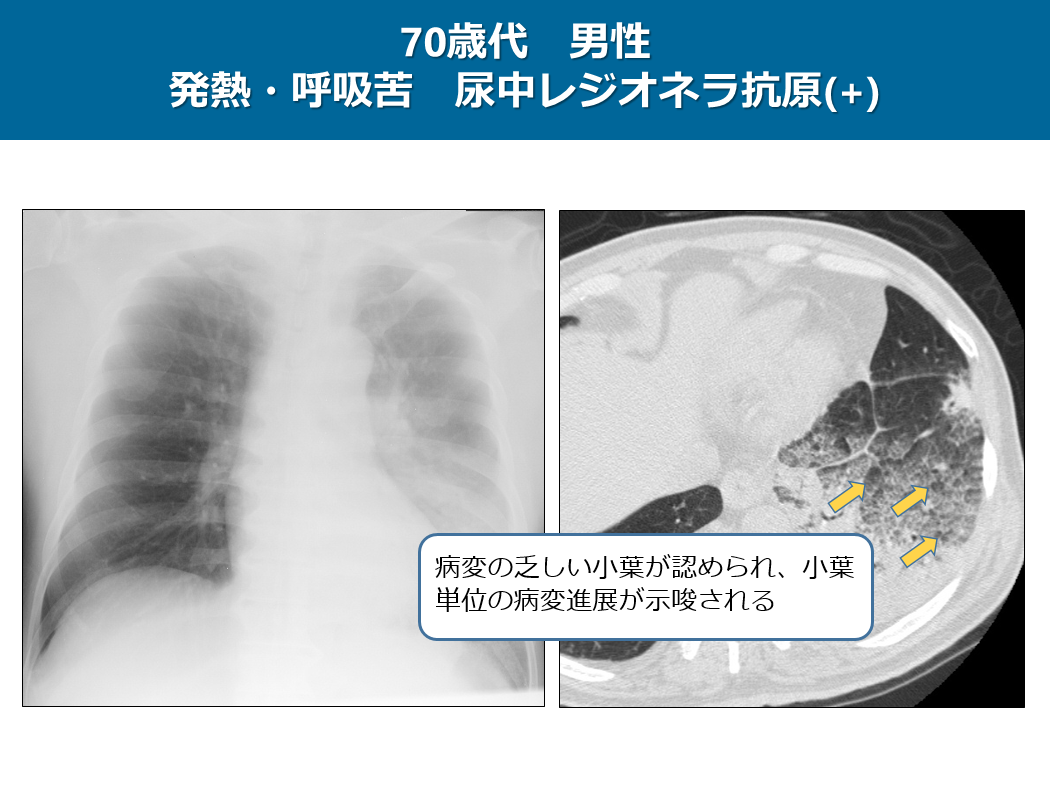
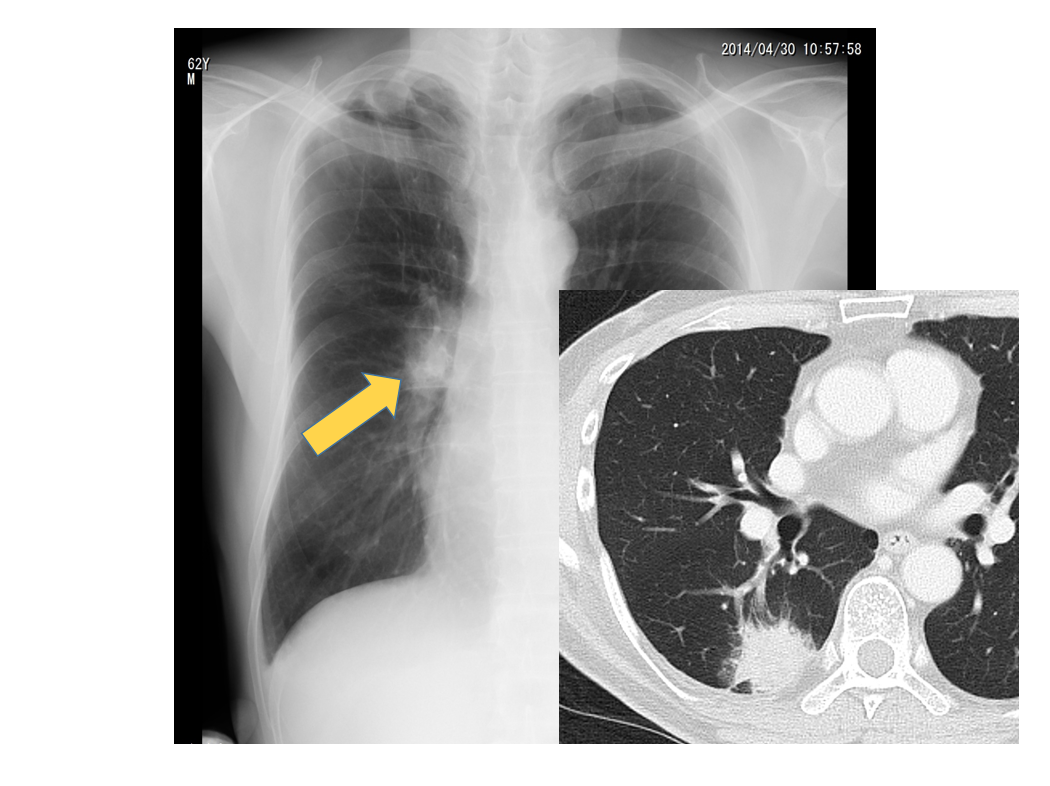
この症例は70歳代 男性で発熱、呼吸苦で受診された方です。尿中レジオネラ抗原が陽性でレジオネラ肺炎と診断されました。
単純写真では左中下肺野に非区域性のすりガラス影やコンソリデーションが認められ、大葉性肺炎のパターンを呈しています。
CTでは左下葉に非区域性のコンソリデーションやすりガラス影が認められますが、すりガラス影の中に病変の乏しい小葉が認められ、小葉単位の病変進展が示唆されます。私は当初レジオネラ肺炎は肺炎球菌のようにserousな浸出液が生じている病態と思っていたのですが、感染症の専門の先生に話を聞くと、レジオネラ肺炎の患者さんのBAL液は結構粘調な液体のようです。画像所見から病態を読み解くと小葉単位の肺炎像が急速に進行することによって大葉性肺炎のパターンになっているようです。そのため、肺炎球菌性肺炎のようにKohn孔やLambert管を通過して大葉性肺炎のパターンになるのではなく、このCT画像のようにすりガラス影の中に病変の乏しい小葉単位が混在しているのだと思われます。
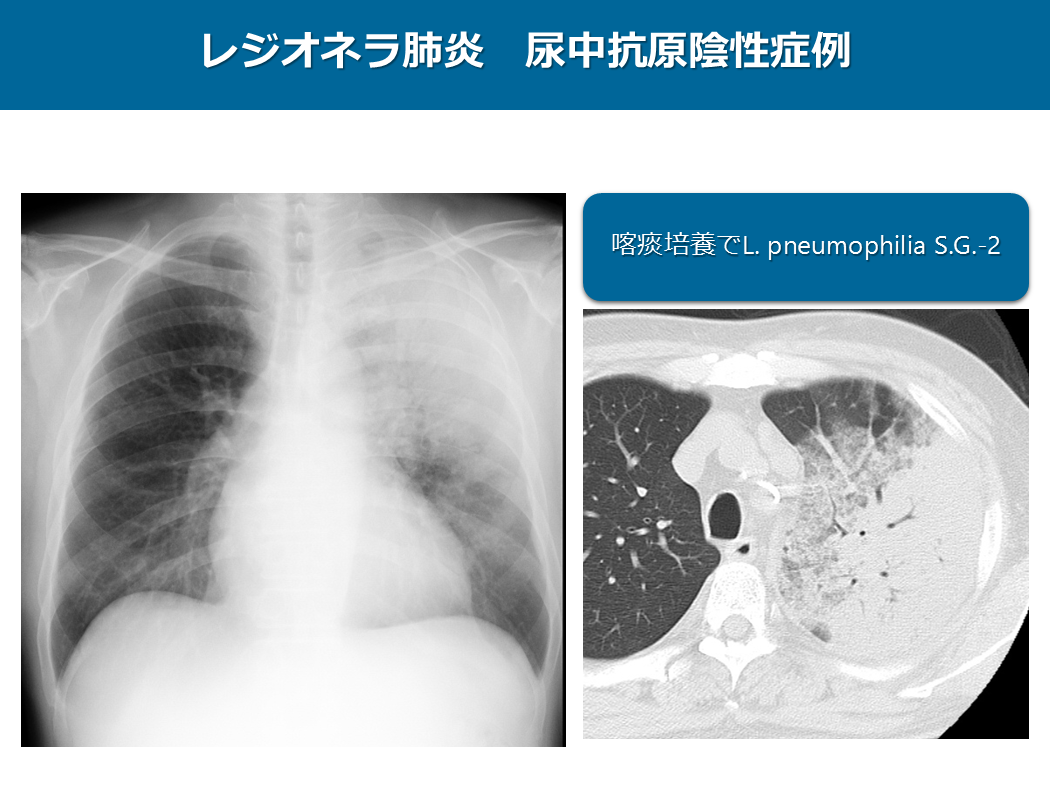
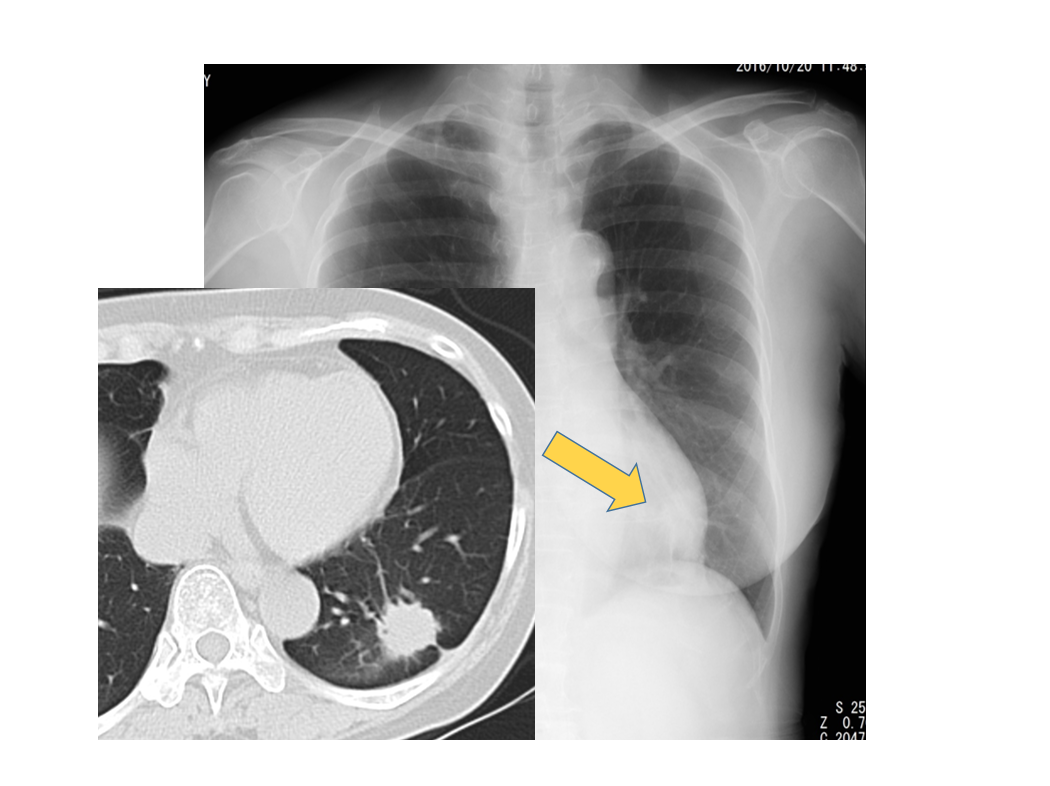
この症例は尿中抗原陰性のレジオネラ肺炎の症例です。
単純写真やCTでは左上中肺野に非区域性のコンソリデーションやすりガラス影が認められ、大葉性肺炎パターンの画像を呈しています。
臨床所見からもレジオネラ肺炎が疑われましたが、尿中抗原は陰性でした。最終的に喀痰培養でL. pneumophilia セロタイプ2が検出されました。レジオネラは複数の型があり、タイプ1でしか尿中抗原は陽性になりません。放射線科として尿中抗原が陰性でも臨床的にレジオネラが疑わしい場合、タイプ1以外のレジオネラ肺炎の可能性も考慮する必要があります。

次にマイコプラズマ肺炎についてです。
マイコプラズマ肺炎は市中肺炎全体の10-15%と頻度の高く、小児と若年成人で最も頻度の高い疾患です。頑固な夜間咳嗽と集団感染の既往があり、基礎疾患のない患者にも感染します。
画像所見は気管支肺炎パターンの画像所見を呈します。境界明瞭あるいは不明瞭な小葉中心性結節、コンソリデーションやすりガラス影が高頻度に認められ、側枝領域に陰影が目立つのも特徴です。
マイコプラズマ肺炎は基本的に気管支・細気管支炎が病態なので、気管支壁肥厚が画像所見として重要です。
また、成人と若年・免疫不全者で画像所見が異なるのも知っておかなければなりません。
成人では小葉中心性結節、気管支壁肥厚の頻度が高く、若年者、免疫不全者ではコンソリデーションの頻度が高いです。これは宿主の肺におけるTh1反応の過剰反応が重症化の機序の一つと考えられています。
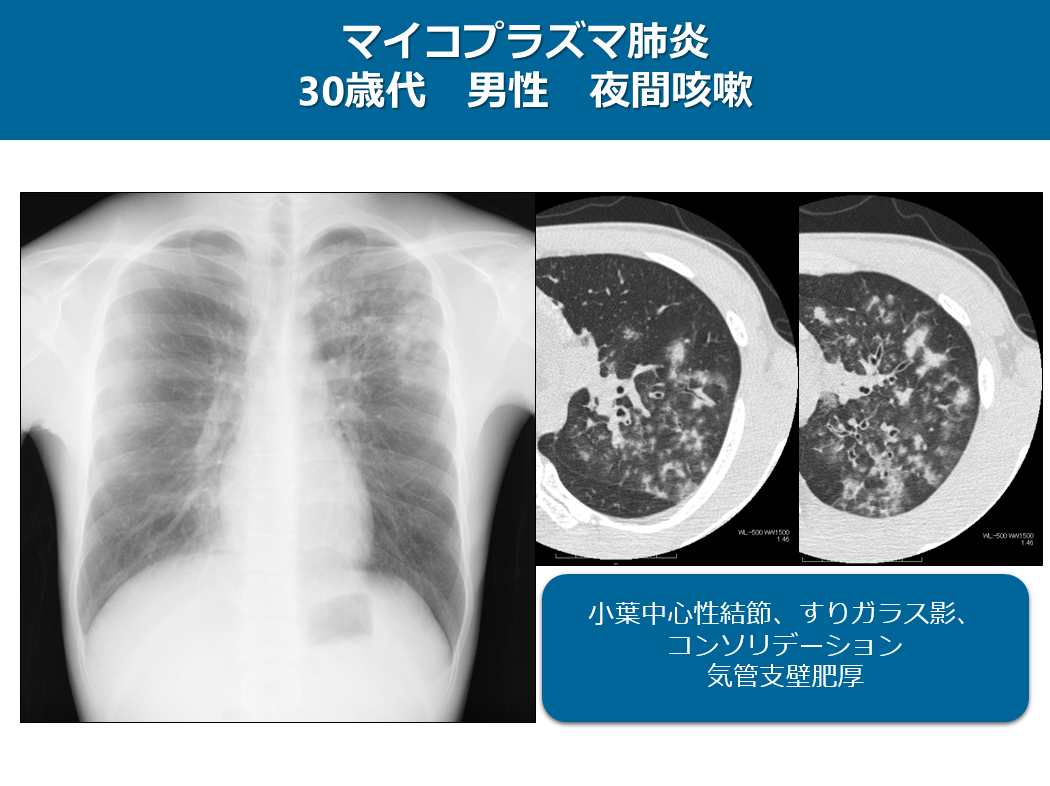
この症例はマイコプラズマ肺炎の症例で、30歳代 男性 夜間咳嗽で来られた方です。
単純写真では左上中肺野に経気道的な結節やコンソリデーションが認められ、気管支肺炎パターンの画像所見です。CTでは気管支壁の肥厚とともに境界不明瞭な小葉中心性結節、すりガラス影やコンソリデーションが認められます。
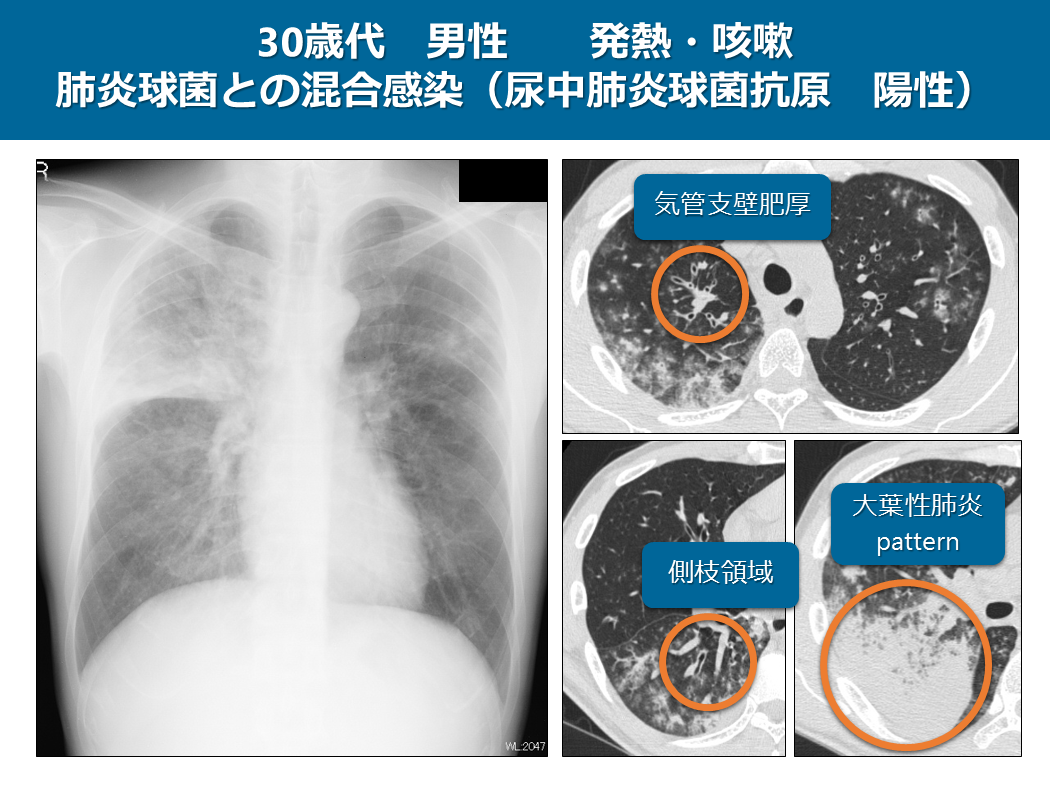
この症例は30歳代男性 発熱、咳嗽で尿中肺炎球菌抗原も陽性で肺炎球菌との混合感染の症例です。
単純写真では両側上中肺野にコンソリデーションやすりガラス影が区域性、非区域性に認められます。
CTでは気管支壁肥厚や小葉中心陰影が区域性に認められ、側枝領域にも認められますが、一方では大葉性肺炎の所見も認められ、肺炎球菌性肺炎の所見が混在しているのがよく分かります。
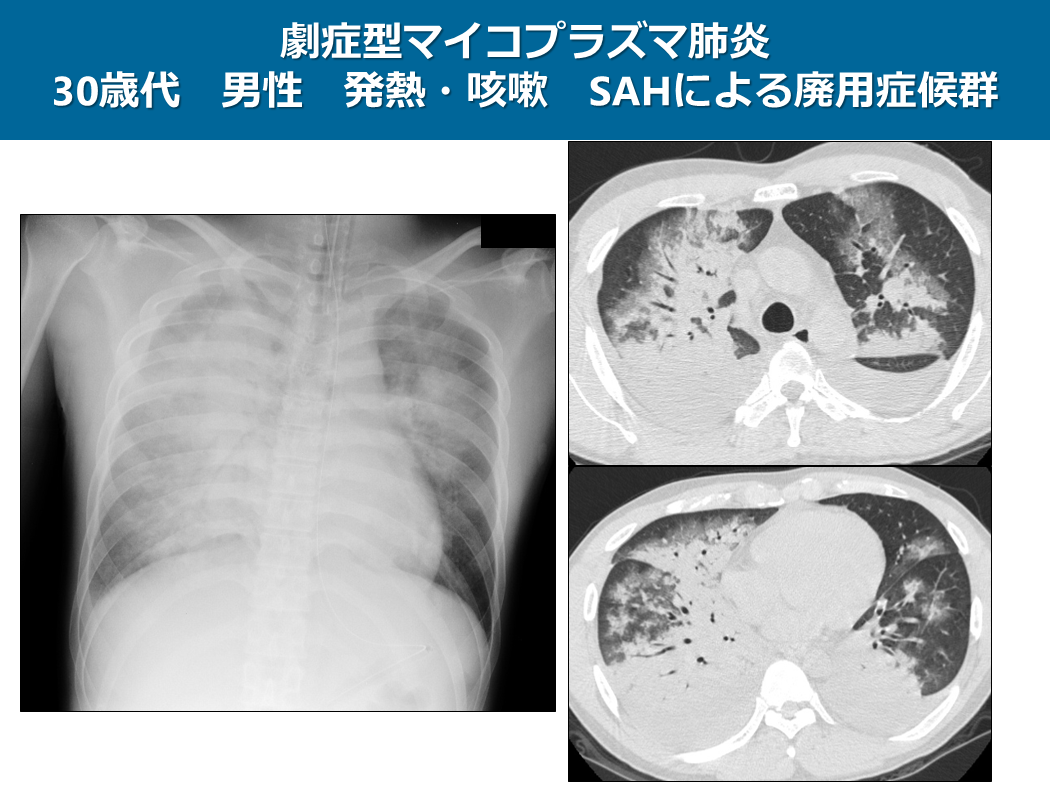
この症例は30歳代の男性でSAHによる廃用症候群があり、劇症型マイコプラズマ肺炎と診断された方です。
単純写真では両肺に広範なすりガラス影やコンソリデーションが非区域性に認められ、CTでも同様の所見があり胸水も貯留しています。
先ほどご説明いたしましたようにTh1の過剰反応により重篤な肺炎像を呈することがあり、一般的な画像所見の典型例のみ覚えていても対応できなくなります。
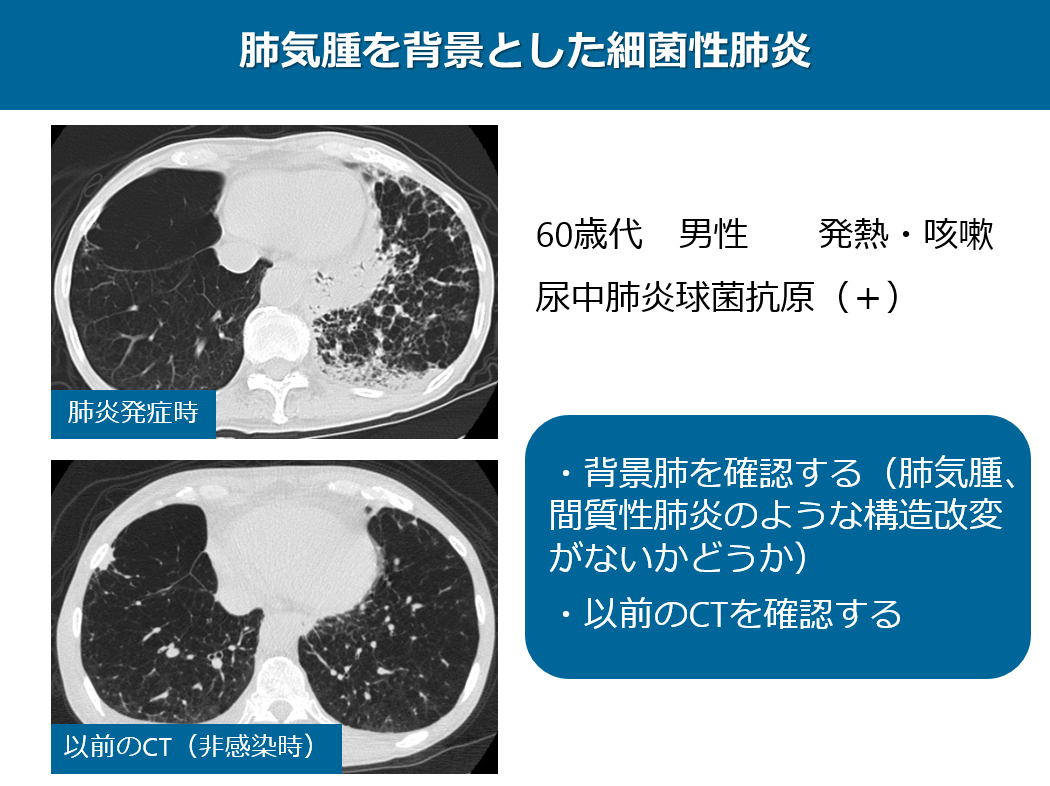
また、呼吸器感染症では患者の免疫状態のみならず、背景肺の状態によってガラッと画像所見が変わってきます。
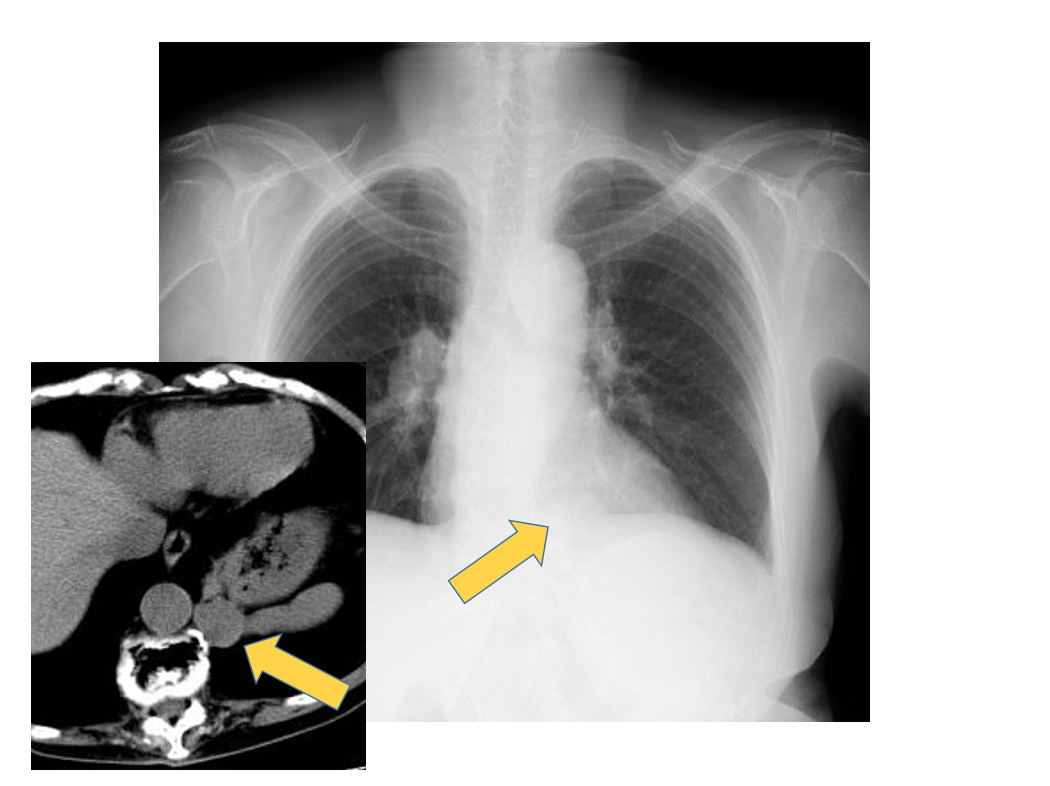
この症例は60歳代男性で、発熱・咳嗽で来院された患者さんですが、尿中肺炎球菌抗原陽性で肺炎球菌性肺炎と診断されました。
左下葉にコンソリデーションがあるわけですが、陰影の分布が区域性なのか、非区域性なのかとらえにくくなっています。この患者さんは背景の肺気腫によって肺炎像が修飾されています。このように肺気腫や間質性肺炎など背景肺に構造改変を伴う所見がある場合、画像所見は修飾されてしまい、さきほど説明いたしました画像patternという認識ができなくなってしまいます。このような症例に関しては肺炎のない場所の所見を確認したり、以前のCTを調べることできちんとした診断をすることができます。
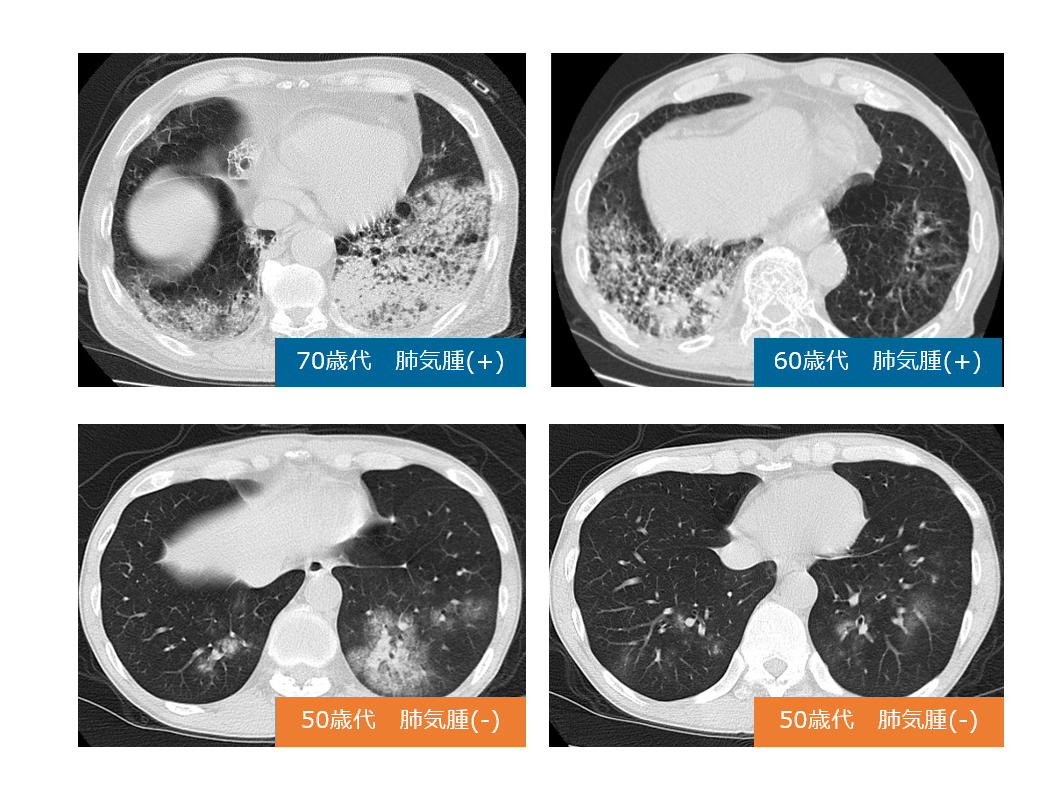
別の症例で肺気腫のある肺炎球菌性肺炎と健常肺に生じた肺炎球菌性肺炎の画像所見を提示します。上段に肺気腫がある患者に発症した肺炎球菌性肺炎、下段に健常肺に発症した肺炎球菌性肺炎のCT画像を提示します。肺気腫が背景にある患者さんと比較して健常肺に生じた肺炎球菌性肺炎の症例の方が画像の分布がとらえやすいのが分かります。

 >
>
CD20 B細胞マーカー
CD34 毛細血管内皮細胞